Как остановить детскую слепоту

Все последние годы самым частым диагнозом, по которому ОФ «Добровольное общество «Милосердие» отправляет наших детей для лечения за границу, является ретинопатия недоношенных, причём чаще всего в самой тяжёлой её форме – на cтадии V, характеризующейся полной отслойкой сетчатки
17 ноября во всем мире отмечается Международный день недоношенных детей. Проблема преждевременных родов существует и в Казахстане: каждый двадцатый ребёнок в республике рождается раньше положенных 38-40 недель, а это ежегодно – около 20 тысяч детей! И даже своевременная и высококачественная медицинская помощь, оказанная малютке в специализированном перинатальном центре, не гарантирует 100% выживания. Но даже если ребёнка удалось выходить, на его последующем здоровье могут негативно сказаться недоразвитость сердечно-сосудистой системы, органов дыхания, желудочно-кишечного тракта. И что ещё часто – возникают проблемы со слухом и зрением.
Увы, несмотря на все достижения науки и практической медицины, именно ретинопатия недоношенных (РН или RoP, Retinopathy of prematurity) остаётся главной причиной слепоты и слабовидения у детей по всему миру, но в Казахстане – в особенности. Не случайно врачи-офтальмологи считают, что мы переживаем сейчас третью «эпидемию» слепоты (первая -40-50-е годы, вторая – 70-80-е годы), а организация эффективной офтальмологической помощи, в том числе и хирургической, является одной из главных задач неонатальной офтальмологии.
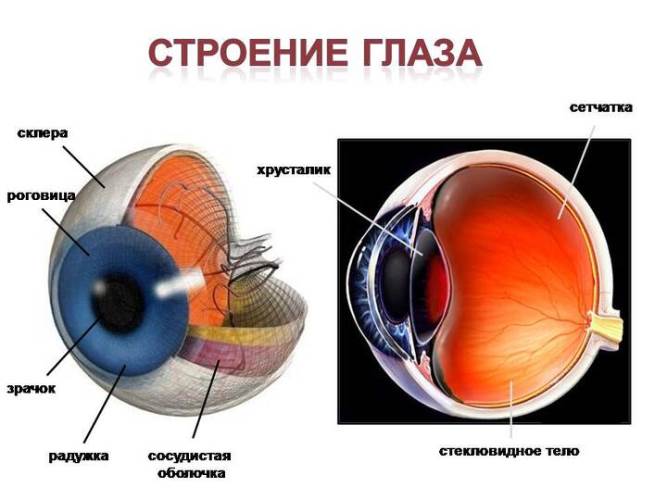
Главная проблема заключается в том, что РН, к которой приводит незрелость и неправильный рост сосудов на сетчатке у недоношенных грудничков, нужно вовремя диагностировать и приступить к лечению, причём на самых ранних стадиях (к примеру, для лазерного вмешательства – это 24-72 часа с момента постановки диагноза). В противном случае заболевание переходит в терминальные (инвалидизирующие) стадии и может привести к полной слепоте.
На протяжении многих лет во всем мире основным методом предотвращения слепоты и слабовидения у детей является непрямая лазерная фотокоагуляция периферической части сетчатки при помощи диодного лазера (на медицинском языке – лазерная коагуляция аваскулярных зон сетчатки). Данный метод лечения благодаря спонсорам проводится в Казахстане с 2012 года.
Однако в последнее время всё большее распространение получает такой метод лечения, как интравитреальное введение ингибитора ангиогенеза (ИВВИАГ) (от лат. intra – внутрь, vitreous – стекловидное тело), который даёт хороший результат при молниеносных и агрессивных формах развития РН. Интравитреальная инъекция представляет собой оперативное вмешательство в глазное яблоко, когда с помощью укола врач вводит гелеобразный препарат глубоко в ткани глаза пациента. Воздействие лекарственного средства направлено на восстановление работы сосудов, что приводит в итоге к регрессу заболевания, а однократная инъекция в стекловидное тело выполняется намного легче и занимает меньше времени, чем лечение лазером.
В связи с внедрением ИВВИАГ изменилась и тактика наблюдения за детьми с РН. Появился в РН такой термин, как реактивация новых очагов заболевания. Максимальный промежуток времени до реактивации после ИВВИАГ не известен, но, согласно имеющимся данным, чаще всего реактивация происходит между 37-й и 60-й неделями постконцептуального возраста ребёнка (ПКВ = срок вынашивания + срок после рождения). Возможно, это зависит от вида и дозы препарата, использованного против фактора роста эндотелия сосудов (Vascular endothelial growth factor).
Если было сделано несколько инъекций анти-VEGF препарата, существует риск развития реактивации РН в значительно поздние сроки. В таких случаях всё равно придётся делать лазерную коагуляцию сетчатки, однако она будет значительно более щадящей, так как с ростом ретинальных сосудов на сетчатке объём аваскулярной ткани уменьшается. Также ребёнок будет старше и крепче, а длительность проведения анестезии (наркоза) - значительно меньше. Таким образом мы приходим к выработке рациональной тактики лечения на уровне врача в каждом индивидуальном случае, а это вопрос к его квалификации.
Резюмируя, можно сказать, что лазерная хирургия до сих пор является основным методом лечения РН. Интравитреальные инъекции же эффективны при агрессивных и молниеносных формах РН на ранних стадиях – когда во избежание необратимой слепоты время лечения ограничено несколькими часам.
В отделении микрохирургии глаза ЛОГБУЗ «Детская клиническая больница» Санкт-Петербурга, которым заведует врач высшей категории Олег Витальевич Дискаленко, используется витреоретинальная хирургия. И здесь спасли зрение уже не одному малышу из Казахстана (см. «Как маленьким казахстанцам спасают зрение»).
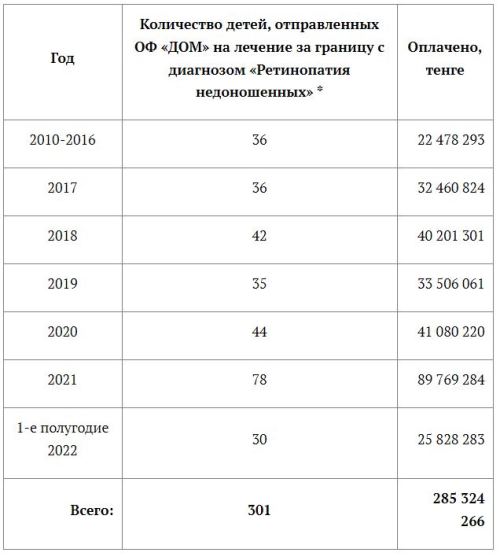
* Отправка детей на проведение таких операций стала возможной во многом благодаря благотворительной помощи Фонда развития социальных проектов Samruk-Kazyna Trust, с которым ОФ «ДОМ» сотрудничает с 2013 года.
Операции со сложными названиями, такими как витрэктомия с удалением эпиретинальных мембран и рассечением иридоретинальных сращений плюс пластика радужной оболочки, помогает проводить полнофункциональная витреоретинальная система, которая позволяет оперировать как на переднем, так и на заднем отрезке глаза, проводить как витрэктомию (удаление из глаза части или всего стекловидного тела), так и ленсэктомию (удаление хрусталика с последующей его заменой).
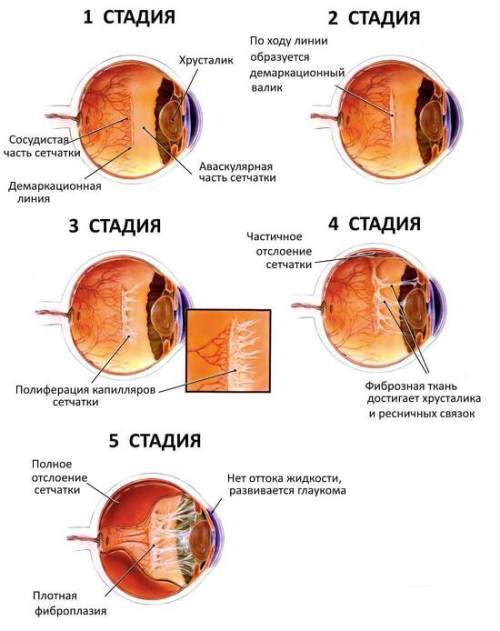
Теперь о том, почему до сих пор приходится отправлять детей с РН на лечение за границу.
В 2013 году было переведено и адаптировано к нашим условиям британское клиническое руководство «Скрининг и лечение ретинопатии недоношенных», которое легло в основу «Медицинского протокола диагностики и лечения – Ретинопатия недоношенных», одобренного объединённой комиссией по качеству медицинских услуг Минздрава РК 15 сентября 2017 года. Однако в связи с внедрением новых, гораздо более эффективных методов лечения при агрессивных формах РН протокол вот уже три года пересматривается – и никак не дойдёт до стадии утверждения.
В сентябре 2010 года вступил в силу приказ Минздрава РК №704 «Об утверждении Правил организации скрининга», в главе 6 которого рассматривается организация офтальмологического скрининга (обследования глазного дна) недоношенных новорождённых в перинатальных центрах (ПЦ).
Да, в 2014-2015 годах благотворительный фонд «Кұс Жолы» в рамках проекта «Ангел-хранитель» оснастил современными на то время лазерными установками восемь ПЦ – в Алматы (Городской перинатальный центр, Центр перинатологии и детской кардиохирургии), Нур-Султане (Перинатальный центр №1), Атырау (Областной перинатальный центр), Караганде (Областная детская клиническая больница), Усть-Каменогорске (Центр матери и ребёнка), Павлодаре (Областной перинатальный центр №1) и Шымкенте (Областная детская больница). Далее уже благотворительный фонд «AYALA» оснастил более 15 ПЦ диагностическим оборудованием, а в ПЦ Алматы, Тараза, Семея и Актобе поставил лазерные установки. Но везде ли проводятся скрининг и ранняя диагностика, учитывая, что на всю страну насчитывается не более двух десятков специалистов, имеющих достаточный опыт и знания для их проведения? А врачей, профессионально владеющих лазерным хирургическим лечением, и того меньше.
К сожалению, по-прежнему остаются нерешёнными и другие важнейшие вопросы:
— категорически не хватает специалистов, имеющих высокую квалификацию и современную подготовку по детской офтальмологии, что объясняется прежде всего высокой юридической ответственностью и низкой заработной платой за тяжёлую, ответственную и достаточно рутинную работу;
— материально-техническое оснащение перинатальных центров основным диагностическим и хирургическим оборудованием (бинокулярные офтальмоскопы, ретинальные камеры и лазерные установки) не удовлетворяет современным требованиям ни по количеству, ни по качеству;
— во многих регионах Казахстана (Абайская, Акмолинская, Алматинская, Западно-Казахстанская, Костанайская, Северо-Казахстанская, Туркестанская и Южно-Казахстанская области) не организовано проведение скрининга, ранней диагностики и лечения РН.
Безусловно, реабилитация функции зрения может быть достигнута только совместными усилиями педиатров, офтальмологов, парамедиков и родителей. С учетом достижений в области проведения скрининга можно надеяться, что в будущем частота случаев тяжелой ретинопатии или тяжёлого нарушения зрительной функции вследствие РН будет снижена до нуля.
Автор благодарит за консультационную помощь в написании этой статьи Асель Шарипову, врача-офтальмолога высшей категории, старшего преподавателя отдела постдипломного образования КазНИИ глазных болезней.
Источник: https://forbes.kz/process/medicine/ostanovit_detskuyu_slepotu/

